
Types et traitements de mycose
le mycose ils englobent toutes les infections causées par des champignons pathogènes chez l'homme. Le contact avec un tel agent microbien développera une maladie de l'hôte en raison de sa pathogénicité. Une mycose est donc l'effet provoqué par un champignon dans le tissu qui colonise.
Les champignons sont des organismes eucaryotes appartenant au règne des champignons, qui nécessitent une interaction avec un autre organisme vivant pour survivre. Les tissus pour lesquels il a une affinité peuvent être d'origine animale ou végétale, selon son espèce. La dissémination et la reproduction du champignon se font par le biais de spores qu'il libère dans l'environnement.
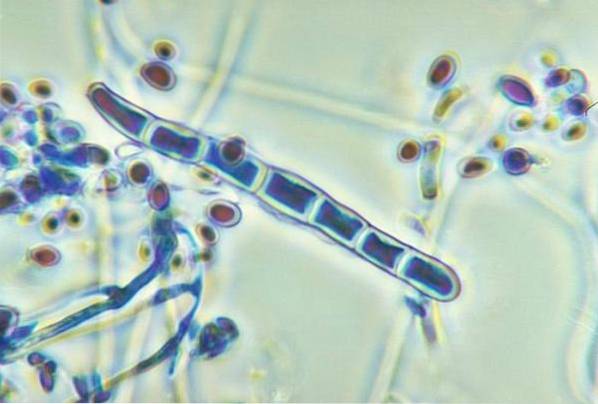
L'infection fongique survient chez l'homme lorsqu'il est exposé aux spores présentes dans son environnement. Ceux-ci peuvent pénétrer dans le corps par contact direct avec la peau, par inhalation ou par inoculation accidentelle. La variété des symptômes qui surviennent dépend de l'emplacement du champignon, en plus de sa capacité à provoquer des maladies.
Les champignons principalement pathogènes sont des micro-organismes dont le développement se produit au sein de la cellule hôte. Ainsi, il profite des ressources disponibles pour survivre et se multiplier, garantissant son développement..
La propriété d'un champignon de produire une maladie est appelée pathogénicité et implique différents mécanismes. Les changements dans sa structure, l'adhérence aux tissus, la sécrétion d'enzymes protéolytiques et la synthèse de l'enveloppe protectrice sont quelques-uns des processus qui permettent l'infection..
Il existe une classification des mycoses, selon le lieu de l'infection: superficielle et profonde. Les premiers - plus fréquents - se limitent à la peau et aux annexes cutanées, tandis que les autres envahissent et infectent les organes internes et sont plus graves.
La distribution de cette pathologie est mondiale, sans discrimination d'âge et de sexe. Certaines activités prédisposent à les subir. Les groupes les plus sensibles sont les enfants, les personnes âgées et les immunodéprimés.
Index des articles
- 1 Types, symptômes et causes
- 1.1 Mycoses superficielles
- 1.2 Profond ou systémique
- 1.3 Mycoses sous-cutanées
- 2 traitements
- 2.1 Non pharmacologique
- 2.2 Pharmacologique
- 3 Références
Types, symptômes et causes
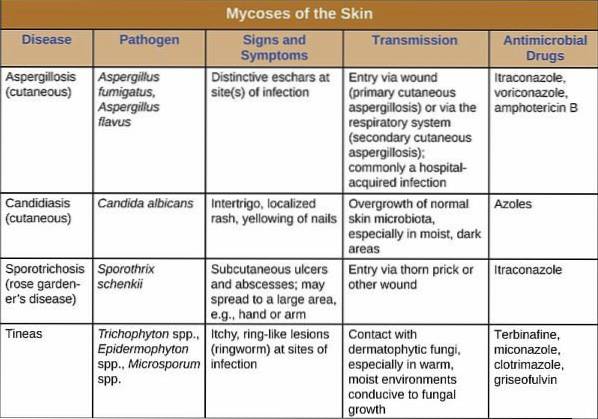
La division de l'infection fongique a été établie en tenant compte des espèces impliquées et des tissus qu'elle colonise. Selon cela, ils sont classés comme superficiels, sous-cutanés et profonds..
Les mycoses dites superficielles sont un groupe de maladies qui affectent à la fois la peau, les cheveux et les ongles. Ils sont généralement fréquents dans la population, bénins et disparaissent avec le traitement opportun.
Les mycoses profondes - également appelées systémiques ou disséminées - sont caractérisées par leur attaque sur les organes internes. Ils sont moins fréquents, mais plus graves, en plus de nécessiter une prise en charge hospitalière pour leur traitement.
Certaines mycoses profondes peuvent avoir des manifestations cutanées en raison de leur propagation.
Mycoses superficielles
Teignes, dents ou dermatophytose
La teigne est causée par des dermatophytes, des champignons caractérisés par leur affinité pour la kératine. Ils possèdent des enzymes protéolytiques capables de dégrader la kératine et de lui permettre ainsi d'adhérer aux tissus. Les espèces impliquées dans les dermatophytoses appartiennent aux genres Trichophyton, Microsporum et Epidermophyton.
Les dermatophytoses sont nommées en fonction de la zone où se trouvent les lésions:
Teigne
Elle est principalement causée par Microsporum canis et Trichophyton tonsurans. Il affecte le cuir chevelu, provoquant divers types de blessures, des plaques grisâtres hyperkératosiques aux plaques inflammatoires avec perte de cheveux. Une variété de teigne - le Querion de Celso - se produit lorsque des abcès apparaissent dans la zone touchée.
L'implication des cheveux se produit si l'agent causal est capable de pénétrer à l'intérieur ou non. Dans le premier cas, les cheveux peuvent s'affaiblir ou se casser. L'alopécie survient lorsque l'inflammation se propage aux follicules pileux.
Tinea faciei
Cette variété se produit dans les zones du visage dépourvues de poils et peut coexister avec le tinea corporis. Cela peut affecter les hommes, les femmes et les enfants.
Plusieurs espèces de champignons sont impliquées, dont Microsporum canis et Trichophyton mentagrophytes, rubrum et tonsurans..
Les lésions classiques en forme d'anneau, serpégineuses et prurigineuses peuvent occuper n'importe quelle partie du visage. La déséquamation des lésions est courante.
Tinea barbae
Comme son nom l'indique, il se produit dans la zone du visage occupée par la barbe et se limite aux hommes adultes. Les principaux agents responsables sont Trichophyton verrucosum et les mentagrophytes, en plus de Microsporum canis.
Les symptômes comprennent des plaques inflammatoires, nodulaires, exsudatives et un durcissement de la peau. Les lésions non inflammatoires sont similaires à celles trouvées dans la teigne. La présence de folliculite est variable et produit une alopécie localisée.
Tinea corporis
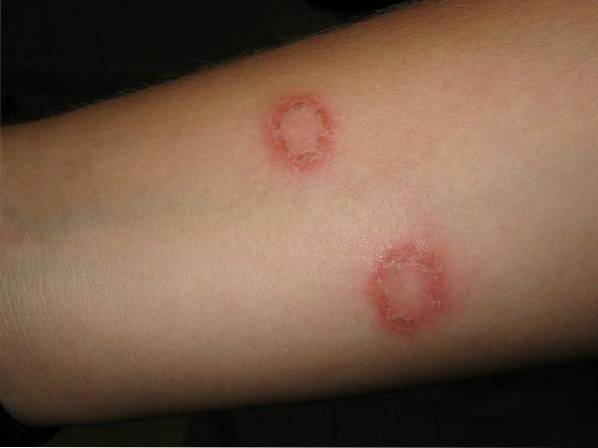
Il affecte la majeure partie de la surface du corps. Trichophyton rubrum est le principal agent causal, en plus de T. tonsurans. Initialement, la lésion est caractérisée par des plaques rougeâtres qui s'étendent ensuite à partir du centre, formant un anneau rougeâtre autour des zones saines. La bordure active a à la fois des papules et des vésicules et des pustules.
Les symptômes associés aux plaques comprennent des démangeaisons, une desquamation et une sensation de brûlure. Parfois, une folliculite nodulaire - granulome de Majocchi - se produit, ce qui provoque généralement des douleurs. Une variété d'assiettes sont de couleur violacée ou grise.
Une forme de teigne produit plusieurs plaques confluentes qui occupent de grandes surfaces. C'est la caractéristique de tinea imbricata causée par Trichophyton concentricum.
Tinea cruris
Il est situé dans les plis inguinaux et peut s'étendre aux organes génitaux, au périnée, aux plis fessiers et à l'intérieur des cuisses. Les germes peuvent être transférés par transfert - mains, serviettes - à partir d'un tinea pedis.
Il produit plusieurs plaques rougeâtres qui démangent ou de grandes plaques avec une bordure active. La zone touchée est généralement humide et érodée par le grattage, libérant un exsudat séreux. La décoloration ou l'hyperkératose est également liée au grattage.
C'est une affection courante et les agents responsables impliqués sont Epidemophyton floccosum et Trichophyton rubrum. Le manque d'hygiène, les vêtements serrés et le temps chaud sont des déclencheurs.
Pied d'athlète
L'infection fongique des pieds est très courante et est également connue sous le nom de «pied d'athlète». Elle est due au contact avec Trichophyton rubrum, tonsurans ou mentagrophytes, mais aussi avec Epidermophyton floccosum. C'est une infection récurrente et parfois chronique.
Les signes cliniques sont des plaques qui épaississent la peau, principalement plantaire et latérale sur les deux pieds. Dans les zones touchées, il y a une desquamation épaisse et des démangeaisons. Le grattage peut provoquer une surinfection bactérienne et se propager -par transfert- à d'autres parties du corps.
Il est très courant de trouver une infection dans les plis interdigitaux. Là, les fissures, les ulcérations, l'exsudat et la macération du tissu sont secondaires à l'infection localisée. La présence de tinea pedis est un facteur prédisposant, ou déclencheur, à l'onychomycose.
Manuum Tinea
Cela se produit par transfert de la teigne des pieds, de sorte qu'ils ont les mêmes agents responsables et le même type de blessure en commun. Le risque de surinfection bactérienne est élevé.
Pityriasis versicolor
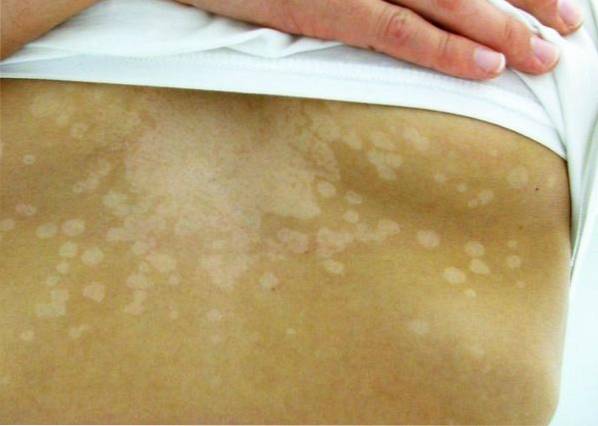
Sa cause la plus fréquente est l'infection à Malassezia furfur. Le terme versicolor est dû à la présence de taches et de plaques blanchâtres, rougeâtres ou grisâtres. Il y a une fine desquamation dans les lésions et elles ne sont pas prurigineuses.
Ils sont principalement situés sur le visage, le cou, la partie supérieure du thorax et parfois les membres supérieurs et l'abdomen. Les facteurs de risque de cette infection sont l'humidité, la présence de graisse corporelle et le système immunitaire. Il y a une prédisposition familiale à cette condition.
Candidose
La candidose superficielle est une manifestation de l'infection à Candida albicans qui affecte la peau et les muqueuses. Les symptômes caractéristiques sont la rougeur de la zone, l'exsudat et la macération du tissu. Lorsqu'elle affecte les muqueuses, on observe généralement des plaques blanchâtres qui, lorsqu'elles sont détachées, provoquent des saignements..
La localisation normale de cette mycose se situe dans les plis cutanés, la zone génitale -vagin et gland-, ainsi que dans la muqueuse buccale. La vulvovaginite et la balanite produisent des rougeurs locales associées à des démangeaisons, des brûlures et un exsudat blanchâtre épais.
Mycose des cheveux
La pierre blanche et la pierre noire sont des mycoses spécifiques aux cheveux causées par Trichosporum sp. et Piedraia hortae respectivement. Cette mycose est généralement asymptomatique.
Dans la pierre noire, les nodules sont noirs et de consistance ferme, tandis que les nodules blanchâtres et mous caractérisent la pierre blanche. La mycose coexiste rarement avec la teigne.
Onychomycose
Cela correspond à la mycose des ongles. Les dermatophytes possèdent des enzymes kératolytiques capables de dégrader la kératine de l'ongle et de produire les changements qui y sont observés.
Il attaque principalement le bord distal de l'annexe, produisant des changements de couleur, de texture et de forme jusqu'à ce qu'il atteigne l'onycholyse ou la destruction de l'ongle. Il provoque également sa séparation du lit de l'ongle.
C'est un facteur de risque lié à l'apparition d'une onychocryptose. La cause dans la plupart des cas est le contact avec Trichophyton rubrum, mais aussi avec Epidermophyton floccosum et T. mentagrophytes.
Candida produit une paronychie, une infection qui attaque les tissus mous autour de l'ongle. Lorsqu'il touche le lit de l'ongle proximal, il produit une déformation et une séparation de la racine de l'ongle.
Profond ou systémique
Ces pathologies surviennent lorsque les organes internes sont compromis par une infection fongique. Les mycoses sous-cutanées sont incluses dans ce groupe..
Les mycoses profondes sont causées par des champignons pathogènes primaires et opportunistes. Dans le premier cas, tout individu en bonne santé peut contracter la maladie, tandis que l'immunosuppression permet l'attaque d'opportunistes.
Histoplasmose
Il s'agit d'une infection primaire qui se produit par inhalation de spores d'Hystoplasma capsulatum. Son entrée dans les voies respiratoires produit des symptômes respiratoires légers - toux sèche ou expectoration - ou peut être asymptomatique. Dans la plupart des cas, il guérit sans conséquences.
Les cas compliqués d'histoplasmose provoquent une destruction et une fibrose du poumon, provoquant des symptômes d'infection respiratoire chronique. La propagation de l'infection peut provoquer un grand nombre de symptômes, liés au système affecté:
- Anémie
- Perte de poids.
- Ballonnements et douleurs abdominales.
- Jaunisse.
- Fièvre.
Blastomycose
Causé par Blastomyces dermatitidis. Les spores de ce champignon se trouvent dans les sols contaminés par des excréments ou des matières organiques décomposées. Lorsqu'ils sont inhalés, ils pénètrent dans les voies respiratoires, provoquant une infection asymptomatique ou des symptômes de pneumonie..
Comme l'histoplasmose, elle peut provoquer des lésions pulmonaires, avec fibrose et caries, dans des cas compliqués. Une toux accompagnée d'expectorations verdâtres ou sanglantes, un essoufflement et de la fièvre sont des symptômes courants. Il peut y avoir un épanchement pleural et un exsudat alvéolaire.
Lorsqu'il se propage, il peut passer aux muqueuses et à la peau, produisant des ulcères durs très douloureux..
Coccidioïdomycose
Le champignon qui le provoque - Cocidioides immitis - a une forme infectieuse, les arthroconidies, qui sont inhalées et passent dans le système respiratoire. Il se produit d'une légère infection respiratoire à une pneumonie aiguë ou chronique. Il est fréquent de cracher du sang. La forme chronique est associée à une fièvre continue et à une perte de poids progressive.
La propagation comprend les atteintes cutanées et sous-cutanées, les os, les articulations et les os, produisant une infection sévère. Dans la peau, il produit des ulcères, tandis que dans les os, il peut produire un exsudat purulent. Il est possible de trouver, dans les cas graves, une méningite.
Aspergillose
Infection opportuniste causée par des champignons du genre Aspergillus, en particulier A. fumigatus. Différentes formes d'aspergillose sont distinguées, y compris la sinusite allergique et la bronchite, l'aspergillome et l'infection disséminée.
Les symptômes dépendent de la forme clinique, la rhinorrhée, l'obstruction nasale, les maux de tête, la toux, la respiration sifflante et la détresse respiratoire étant fréquents. L'aspergillome produit des signes cliniques d'infection pulmonaire chronique, comme des crachats de sang.
Paracoccidioïdomycose
La cause est principalement due à la présence de Paracoccidioides brasiliensis. Les premiers symptômes peuvent être légers ou absents. Il colonise les voies respiratoires et à partir de là, il se propage. L'infection respiratoire produit une toux avec expectoration, dyspnée et fièvre. Produit des ulcères durs et inflammatoires dans la muqueuse respiratoire.
Dans le tableau clinique, une perte de poids, des ulcères cutanés, des ganglions lymphatiques enflés et suppuratifs peuvent également être présents..
Pneumocystose
Pneumonie opportuniste liée à l'infection par le VIH / SIDA et à d'autres affections immunosuppressives. Son agent causal est Pneumocystis carinii, anciennement P. jirovecii.
Il provoque initialement des symptômes du rhume, suivis d'une toux fréquente et sévère, d'une dyspnée avec tiraillements et de douleurs thoraciques. Chez les patients immunodéprimés, il s'agit d'une infection relativement grave.
Candidose
L'infection s'est étendue aux muqueuses respiratoires et digestives impliquant Candida sp. et Candida albicans. Ce champignon est un résident normal de la peau et de la muqueuse intestinale. Lorsque le système immunitaire échoue, une infection opportuniste apparaît, qui peut se propager à la bouche et à l'œsophage, produisant des plaques blanchâtres et une inflammation locale douloureuse..
Sa dissémination est grave, provoquant des symptômes selon les organes envahis.
Mycoses sous-cutanées
Elles sont considérées comme des infections profondes, car elles impliquent des tissus sous le plan cutané. Ces infections comprennent:
Chromoblastomycose
Nodules sous-cutanés pouvant développer des lésions polymorphes, telles que plaques, verrues, chaînes nodulaires, entre autres. Il s'agit généralement d'une évolution chronique. Les agents responsables sont Fonsecaea pedrosoi, F. compacta, Cladosporium carrionii ou Phialophora verrucosa.
Mycétomes
Lésions nodulaires sous-cutanées pouvant envahir les plans profonds jusqu'à l'os. La présence d'une plaque ou d'un nodule en relief qui forme une fistule et présente des granulations à l'intérieur est caractéristique. Il est produit par Madurella mycetomatis.
Sporotrichose
Maladie des jardiniers ou des agriculteurs. Le champignon -Sporothrix schenckii se trouve généralement sur la tige, les branches ou les épines d'une plante et sa contagion se fait par ponction accidentelle.
Il envahit les vaisseaux lymphatiques produisant des nodules sous-cutanés qui continuent son chemin. L'ulcération superficielle des nodules est fréquente.
Sa propagation par la voie lymphatique lui permet d'envahir d'autres organes - tels que les os et les articulations, les poumons et les méninges - ou de se propager dans tout le corps..
Traitements
Non pharmacologique
L'éducation visant à la prévention et à une bonne hygiène est l'un des principaux outils du traitement non pharmacologique.
- Le soin de la peau, des ongles et des cheveux, l'utilisation de vêtements appropriés, l'hygiène du corps et des vêtements sont importants pour prévenir les infections fongiques superficielles.
- Les facteurs de risque associés aux infections fongiques profondes doivent être pris en compte.
- Éviter ou faire preuve de prudence dans les zones d'endémie pour certains champignons pathogènes.
- Évitez tout contact avec des animaux ou des personnes présentant des blessures suspectes, surtout s'il s'agit d'infections transmissibles.
Pharmacologique
Compte tenu de la variété des manifestations cliniques des mycoses, le traitement peut varier. Chaque schéma de traitement sera adapté en tenant compte de l'agent causal et de la gravité des symptômes..
Pour les mycoses superficielles, l'utilisation de médicaments topiques - crème, émulsions, lotions, shampoing, laques - associée à un traitement systémique est la plus efficace..
Les mycoses profondes et disséminées nécessitent l'utilisation d'antifongiques oraux ou parentéraux. Il est nécessaire de prendre en compte le traitement des symptômes qui accompagnent les infections fongiques:
- L'hydratation.
- Régime diététique.
- Analgésiques, anti-inflammatoires et antipyrétiques.
- Stéroïdes.
- Antibiotiques.
Topique
- Kétoconazole, shampooing, crème, lotion.
- Clotrimazole 1%, lotion ou crème.
- Luliconazole 1%, crème.
- Econazole, crème.
- Miconazole, solution ou crème.
- Sulfate de sélénium, shampooing.
- Pyritonate de zinc, shampooing.
- Terbinafine, crème.
- Naftifine 1%, crème.
- Fluconazole, crème.
- Nitrate de sertaconazole, crème.
Oralement
- Kétoconazole, comprimés.
- Griséofulvine, comprimés
- Fluconazole, sous forme de gélules ou de comprimés.
- Itraconazole, gélules.
- Pramiconazole, comprimés.
- Voriconazole, comprimés.
Voie parentérale
- Fluconazole, en solution injectable.
- Amphotéricine B, solution injectable.
Les références
- Ryan, KJ. Champignons pathogènes. Microbiologie médicale Sherris. 6e édition (2014). Partie IV, chapitres 42-47
- Wikipédia (dernière révision 2018). Champignon pathogène. Récupéré de en.wikipedia.org
- Casadevall, A (2007). Déterminants de la virulence chez les champignons pathogènes. Récupéré de ncbi.nlm.nih.gov
- Kurosawa, CS; Sugizaki, MF; Serrão Peraçoli, MT (1998). Facteurs de virulence chez les champignons des mycoses systémiques. Journal de l'Institut de médecine tropicale de São Paulo. Récupéré de scielo.br
- Mohamed, AW (2012). Infection fongique. Récupéré de healthline.com
- Satter, E (2017). Mycoses superficielles: dermatophytose. Récupéré de infectiousdiseaseadvisor.com
- CDC (s.f.). Types de maladies fongiques. Récupéré de cdc.gov
- Andrews, S (2017). Tinea en médecine d'urgence. Récupéré de emedicine.medscape.com
- Knott, L. (2014). Mycoses systémiques. Récupéré de patient.info
- Walsh, TJ; Dixon, DM (1996). Spectre de mycoses. Microbiologie médicale. Récupéré de ncbi.nlm.nih.gov
- Johnson, J (dernière rév 2017). Ce que vous devez savoir sur les infections fongiques. Récupéré de medicalnewstoday.com
- Fleta Zaragozano, J (2001). Mycoses profondes. Récupéré de elsevier.es
- Informé (2010). Mycoses profondes et mycoses opportunistes. Récupéré de infodermatologia.com
- L'Université d'Adélaïde (s.f.). Mycoses systémiques dimorphes. Récupéré de mycology.adelaide.edu.au
- Schenfield, Nouvelle-Écosse (2018). Candidose cutanée. Récupéré de emedicine.medscape.com
- Crouse, LN (2018). Tinea versicolor. Récupéré de emedicine.medscape.com
- Harman, EM (2018). Aspergillose. Récupéré de emedicine.medscape.com
- King, JW (2017). Cryptococcose. Récupéré de emedicine.medscape.com
- Agudelo Higuita, MA (2017). Sporotrichose. Récupéré de emedicine.medscape.com
- Schwartz, RA (2018). Pierre. Récupéré de emedicine.medscape.com
- Schwartz, RA (2018). Chromobastomycose. Récupéré de emedicine.medscape.com
- Ayoade, FO (2017). Mycétome. Récupéré de emedicine.medscape.com


Personne n'a encore commenté ce post.