
Le système rénine-angiotensine-aldostérone (SRAA)
Le système rénine - angiotensine - aldostérone (RAAS abrégé, pour son acronyme en anglais) est un mécanisme critique responsable de la régulation du volume sanguin et de la résistance du système vasculaire.
Il est composé de trois éléments principaux: la rénine, l'angiostensine II et l'aldostérone. Ceux-ci agissent comme un mécanisme pour augmenter la pression artérielle pendant une longue période dans les situations de basse pression. Ceci est réalisé en augmentant la réabsorption du sodium, la réabsorption de l'eau et le tonus vasculaire..
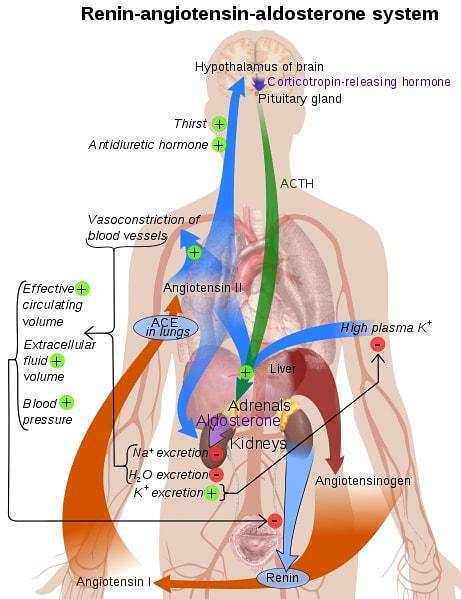
Les organes impliqués dans le système sont les reins, les poumons, le système vasculaire et le cerveau..
Dans les cas où la pression artérielle baisse, différents systèmes agissent. À court terme, la réponse des barorécepteurs est observée, tandis que le système RAAS est responsable de la réponse aux situations chroniques et à long terme..
Index des articles
- 1 Qu'est-ce que RAAS?
- 2 Mécanisme
- 2.1 Production de rénine
- 2.2 Production d'angiostensine I
- 2.3 Production d'angiotensine II
- 2.4 Action de l'angiotensine II
- 2.5 Action de l'aldostérone
- 3 Signification clinique
- 4 Références
Qu'est-ce que le RAAS?
Le système rénine-angiotensine-aldostérone est responsable de la réponse aux conditions défavorables d'hypertension, d'insuffisance cardiaque et de maladies rénales..
Mécanisme
Production de rénine
Une série de stimuli, tels qu'une diminution de la pression artérielle, une activation bêta ou une activation par des cellules de la macula densa en réponse à une diminution de la charge en sodium, provoquent la sécrétion de rénine par certaines cellules spécialisées (juxtaglomérulaires)..
À l'état normal, ces cellules sécrètent de la prorénine. Cependant, après avoir reçu le stimulus, la forme inactive de la prorénine est clivée et devient la rénine. La principale source de rénine se trouve dans le rein, où son expression est régulée par les cellules susmentionnées..
Selon des études sur différentes espèces - des humains et des chiens aux poissons - le gène de la rénine a été hautement conservé au cours de l'évolution. Sa structure est similaire à celle du pepsinogène, une protéase qui, selon ces preuves, pourrait avoir une origine commune.
Production d'angiostensine I
Une fois que la rénine pénètre dans la circulation sanguine, elle agit sur sa cible: l'angiotensinogène. Cette molécule est produite par le foie et se trouve constamment dans le plasma. La rénine agit en clivant l'angiotensinogène dans la molécule angiotensine I - qui est physiologiquement inactive.
Plus précisément, la rénine dans son état actif clive un total de 10 acides aminés situés à l'extrémité N-terminale de l'angiotensinogène, pour la production d'angiotensine. Notez que dans ce système, le facteur limitant est la quantité de rénine qui existe dans la circulation sanguine.
Le gène qui code pour l'angiotensinogène humain est situé sur le chromosome 1, tandis que chez la souris, il est sur le chromosome 8. Différents homologues de ce gène sont présents dans différentes lignées de vertébrés.
Production d'angiotensine II
La conversion de l'angiostétine I en II est médiée par une enzyme appelée ACE (enzyme de conversion de l'angiotensine). Cela se trouve principalement dans l'endothélium vasculaire d'organes spécifiques, tels que les poumons et les reins..
L'angiotensine II a ses effets sur les reins, le cortex surrénalien, les artérioles et le cerveau en se liant à des récepteurs spécifiques.
Bien que la fonction de ces récepteurs n'ait pas été complètement élucidée, on soupçonne qu'ils peuvent participer à la production de vasodilatation par la génération d'acide nitrique..
Dans le plasma, l'angiotensine II a une demi-vie de quelques minutes seulement, où les enzymes responsables de la dégradation des peptides la coupent au niveau de l'angiotensine III et IV..
Action de l'angiotensine II
Dans le tubule proximal du rein, l'angiotensine II est responsable de l'augmentation des échanges de sodium et de H. Cela se traduit par une augmentation de la réabsorption du sodium.
L'augmentation des taux de sodium dans le corps a tendance à augmenter l'osmolarité des fluides sanguins, entraînant une modification du volume sanguin. Ainsi, la pression artérielle du corps en question est augmentée.
L'angiotensine II agit également dans la vasoconstriction du système artériole. Dans ce système, la molécule se lie aux récepteurs couplés aux protéines G, déclenchant une cascade de messagers secondaires qui se traduit par une puissante vasoconstriction. Ce système provoque une augmentation de la pression artérielle.
Enfin, l'angiotensine II agit également au niveau du cerveau, produisant trois effets principaux. Tout d'abord, la région de l'hypothalamus est jointe, où elle stimule les sensations de soif, pour augmenter la consommation d'eau par le sujet.
Deuxièmement, il stimule la libération de l'hormone diurétique. Cela se traduit par une réabsorption d'eau accrue, en raison de l'insertion de canaux d'aquaporine dans le rein..
Troisièmement, l'angiotensine diminue la sensibilité des barorécepteurs, diminuant la réponse à une augmentation de la pression artérielle..
Action de l'aldostérone
Cette molécule agit également au niveau du cortex surrénalien, plus précisément dans la zone gloméruleuse. Ici, la libération de l'hormone aldostérone est stimulée - une molécule de nature stéroïdienne qui provoque une augmentation de la réabsorption du sodium et de l'excrétion de potassium dans les tubules distaux des néphrons..
L'aldostérone agit en stimulant l'insertion des canaux sodiques luminaux et des protéines basolatérales sodiques potassiques. Ce mécanisme conduit à une réabsorption accrue du sodium..
Ce phénomène suit la même logique que celui évoqué ci-dessus: il conduit à une augmentation de l'osmolarité du sang, augmentant la pression du patient. Cependant, il existe certaines différences.
Premièrement, l'aldostérone est une hormone stéroïde et l'angiotensine II ne l'est pas. En conséquence, il fonctionne en se liant aux récepteurs dans le noyau et en modifiant la transcription des gènes..
Par conséquent, les effets de l'aldostérone peuvent prendre des heures, voire des jours, à se manifester, tandis que l'angiostensine II agit rapidement..
Signification clinique
Le fonctionnement pathologique de ce système peut conduire au développement de maladies telles que l'hypertension - entraînant une augmentation de la circulation sanguine dans des situations inappropriées..
D'un point de vue pharmacologique, le système est fréquemment manipulé dans la gestion de l'insuffisance cardiaque, de l'hypertension, du diabète sucré et des crises cardiaques. Certains médicaments, tels que l'énalapril, le losartan, la spironolactone, agissent pour diminuer les effets du RAAS. Chaque composé a un mécanisme d'action particulier.
Les références
- Chappell, M. C. (2012). Le système rénine-angiotensine non classique et la fonction rénale. Physiologie complète, deux(4), 2733.
- Grobe, J. L., Xu, D. et Sigmund, C. D. (2008). Un système intracellulaire rénine-angiotensine dans les neurones: fait, hypothèse ou fantasme. Physiologie, 2. 3(4), 187-193.
- Rastogi, S. C. (2007). Essentiels de la physiologie animale. New Age International.
- Sparks, M. A., Crowley, S. D., Gurley, S. B., Mirotsou, M. et Coffman, T. M. (2014). Système classique rénine-angiotensine en physiologie rénale. Physiologie complète, 4(3), 1201-28.
- Zhuo, J. L., Ferrao, F. M., Zheng, Y., et Li, X. C. (2013). Nouvelles frontières dans le système intrarénal rénine-angiotensine: un examen critique des paradigmes classiques et nouveaux. Frontières en endocrinologie, 4, 166.



Personne n'a encore commenté ce post.