
Qu'est-ce que le syndrome de Turner?

Promouvons-nous vraiment l'inclusion? La société est imprégnée de mouvements qui nous font croire que c'est le cas. Mais si c'est vrai, Pourquoi de nombreuses pathologies restent-elles dans le cadre de l'ignorance? Bien que les maladies minoritaires ou rares soient ainsi nommées en raison du fait qu'elles ont une faible incidence dans la population, elles ne devraient pas avoir de divulgation minoritaire..
Ce fait entrave les comportements d'interaction devant une communauté extraterrestre et non informée, dans laquelle malheureusement je m'inclus. Et c'est que peu de temps est disponible pour l'autre, alors que c'est apparemment si différent de nous.
Se produit dans le cas de syndrome de Turner, inconnu de la grande majorité. Nous allons donc lui donner de la notoriété dans cet espace, en mettant l'accent facteurs psychosociaux.
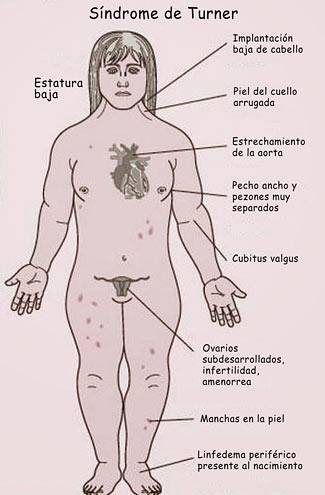
Syndrome de Turner (TS), historiquement également connu sous le nom Syndrome de Bonnevie-Ullrich-Turner, est une chromosomopathie consistant en la présence d'un seul chromosome X normal chez la femme.
La première description clinique connue a été faite par Ullrich en 1930 d'une fillette de 8 ans avec une petite taille et un cou ailé. Huit ans plus tard, Turner a publié les cas de 7 femmes de petite taille, de cou ailé, d'ulna valgus et d'infantilisme sexuel. La cause de cette condition a été élucidée par Ford en 1959 lorsqu'il a démontré l'absence d'un des chromosomes X dans le caryotype de ces femmes.
Les principales manifestations physiques du syndrome de Turner sont: petite taille (100%), rapport de segment supérieur / inférieur anormal (97%), Mammae hypoplasiques et séparéss (80%), cubitus valgus - bras qui sont dirigés légèrement vers l'extérieur à partir des coudes- (47%) et Cou court (40%) ².
Au niveau clinique, il convient de souligner: infertilité (99%), infantilisme sexuel (96%), anomalies cardiovasculaires (55%) et troubles auditifs (cinquante %). ²
Facteurs psychosociaux
Compte tenu de la présentation précédente, le besoin d'une équipe multidisciplinaire de professionnels de la santé est compréhensible. Ceci, avec les groupes de soutien par les pairs, devrait favoriser une amélioration de la qualité de vie des personnes touchées.
A priori, avant le diagnostic initial, la fille doit toujours être considérée comme une partie active de l'intervention et ainsi, ayez un espace où vous pouvez résoudre les doutes et exprimer des émotions.
Les schémas habituels de surprotection de la famille ne conduisent qu'à un éventuel manque de maturité émotionnelle et de relations de dépendance. Ce sont des facteurs de risque pour le bien-être psychosocial de la fille. Par conséquent, les groupes de pairs peuvent favoriser la capacité d'autonomie avec la fourniture d'une aide exposée aux autres, comme un soutien social bidirectionnel des deux côtés..
Toutes ces étapes sont nécessaires pour établir une personnalité résiliente et ainsi chasser une éventuelle faible estime de soi. Dans tous les cas, les obstacles externes, qu'ils soient physiques (barrières architecturales) ou sociaux (refus scolaire ou professionnel), doivent être levés de l'extérieur. Sinon, des problèmes d'anxiété sociale ou de vulnérabilité aux problèmes d'adaptation peuvent être établis..
Considérations
Il est palpable que ces facteurs sont associés au contexte socioculturel qui nous entoure. Par conséquent, il reste encore de nombreux aspects sociaux et sanitaires à traiter pour faciliter la pleine inclusion des personnes et des familles touchées..
Au départ, le processus doit être facilité à partir de deux lignes fondamentales. De l'enfance pour les personnes touchées et l'environnement, ainsi que pour le reste, afin de faciliter un contexte de normalisation, et de l'administration, établissant de réelles adaptations. Par exemple, dans le milieu scolaire après une opération ou en offrant des bourses pour les frais de physiothérapie ou de dentisterie, entre autres.
Il y a encore de nombreuses lignes directrices à créer pour favoriser un contexte favorable. En fait, l'ignorance professionnelle ou le manque d'intérêt à acquérir des compétences complètes à cet égard dénotent ses déficits..
Dans ces lignes, le message est clair. Après un coup de pinceau connaissance du syndrome de Tuner, on voit que la véritable inclusion n'existe pas.
Puisqu'il est plus facile de modifier un scénario qu'un préjugé, peut-être devrions-nous faciliter les compétitions pour éviter de nous limiter à des aperçus rapides. Les raccourcis mentaux peuvent nous conduire à de fausses déclarations. Notre meilleure ressource sera toujours la connaissance, peut-être seulement de cette façon, nous pouvons changer la scène ou regarder au-delà de la nôtre.
Les références
- 1.Ramos, F., & Société espagnole d'endocrinologie pédiatrique. (2003). Syndrome de Turner: manifestations cliniques Société espagnole d'endocrinologie pédiatrique, 9, 1-12.
- Galán Gómez, E. (2010). Protocole diagnostique-thérapeutique du syndrome de Turner. Protocole diagnostique pediatr, 1, 101-6.



Personne n'a encore commenté ce post.