
Physiologie du système cardiovasculaire, fonctions des organes, histologie
le Système cardiovasculaire c'est un ensemble complexe de vaisseaux sanguins qui transportent des substances entre les cellules et le sang, et entre le sang et l'environnement. Ses composants sont le cœur, les vaisseaux sanguins et le sang.
Les fonctions du système cardiovasculaire sont les suivantes: 1) distribuer l'oxygène et les nutriments aux tissus du corps; 2) transporter le dioxyde de carbone et les déchets métaboliques des tissus vers les poumons et les organes excréteurs; 3) contribuer au fonctionnement du système immunitaire et à la thermorégulation.

Le cœur agit comme deux pompes, l'une pour la circulation pulmonaire et l'autre pour la systémique. Les deux circulations nécessitent que les cavités cardiaques se contractent de manière ordonnée, déplaçant le sang unidirectionnellement..
La circulation pulmonaire est le flux sanguin entre les poumons et le cœur. Il permet l'échange des gaz sanguins et des alvéoles pulmonaires. La circulation systémique est le flux sanguin entre le cœur et le reste du corps, à l'exclusion des poumons. Implique les vaisseaux sanguins à l'intérieur et à l'extérieur des organes.

L'étude des cardiopathies congénitales a permis de grandes avancées dans la connaissance de l'anatomie du cœur du nouveau-né et de l'adulte, et des gènes ou chromosomes impliqués dans les malformations congénitales.
Un grand nombre de maladies cardiaques contractées au cours de la vie dépendent de facteurs tels que l'âge, le sexe ou les antécédents familiaux. Une alimentation saine, de l'exercice physique et des médicaments peuvent prévenir ou contrôler ces maladies..
Un diagnostic fiable des maladies du système circulatoire a été rendu possible grâce aux progrès technologiques en imagerie. De même, les progrès de la chirurgie ont permis de remédier à la plupart des malformations congénitales et à de nombreuses maladies non congénitales..
Index des articles
- 1 Anatomie et histologie du cœur
- 1.1 Caméras
- 1.2 Vannes
- 1.3 Mur
- 2 Histologie du système vasculaire
- 3 Physiologie du cœur
- 3.1 Système de conduite
- 3.2 Muscle cardiaque
- 3.3 Potentiel d'action du muscle cardiaque
- 3.4 Réponse contractile
- 4 Fonctionnement du cœur: cycle cardiaque et électrocardiogrammes
- 5 Fonctionnement du système circulatoire
- 5.1 Composants
- 5.2 Pression
- 6 Réponse circulatoire à l'hémorragie
- 7 Réponse circulatoire à l'exercice
- 8 Embryologie
- 9 Maladies: liste partielle
- 10 Références
Anatomie et histologie du cœur

Appareils photo
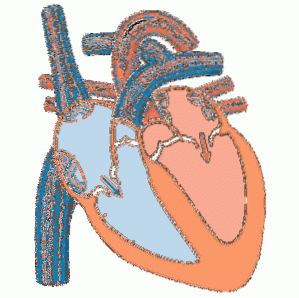
Le cœur a un côté gauche et un côté droit fonctionnellement différents. Chaque côté de la est divisé en deux chambres, une supérieure appelée l'oreillette et une inférieure appelée le ventricule. Les deux chambres sont principalement constituées d'un type spécial de muscle appelé le cardiaque..
Les oreillettes, ou chambres supérieures, sont séparées par le septum interauriculaire. Les ventricules, ou chambres inférieures, sont séparés par le septum interventriculaire. La paroi de l'oreillette droite est mince et trois veines y déversent du sang: la veine cave supérieure et inférieure et le sinus coronaire. Ce sang vient du corps.
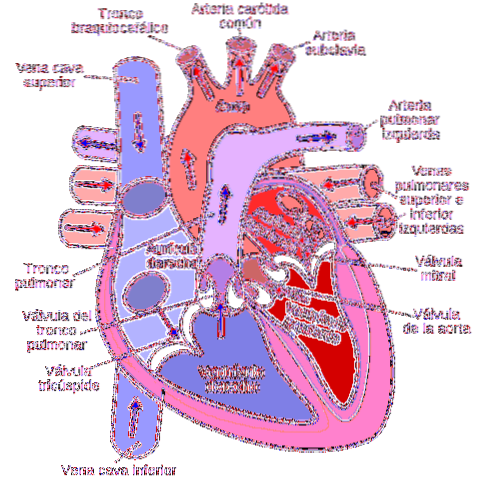
La paroi de l'oreillette gauche est trois fois plus épaisse que celle de la droite. Quatre veines pulmonaires déchargent le sang oxygéné dans l'oreillette gauche. Ce sang vient des poumons.
Les parois des ventricules, en particulier celle de gauche, sont beaucoup plus épaisses que celles des oreillettes. L'artère pulmonaire part du ventricule droit, qui dirige le sang vers les poumons. L'aorte part du ventricule gauche, qui dirige le sang vers le reste du corps.
La surface interne des ventricules est nervurée, avec des faisceaux et des bandes musculaires, appelés trabeculae carneae. Les muscles papillaires se projettent dans la cavité des ventricules.
Vannes
Chaque ouverture des ventricules est protégée par une valve qui empêche le retour du flux sanguin. Il existe deux types de valve: auriculo-ventriculaire (mitrale et tricuspide) et semi-lunaire (pulmonaire et aortique).
La valve mitrale, qui est bicuspide, relie l'oreillette gauche (oreillette) au ventricule du même côté. La valve tricuspide relie l'oreillette droite (oreillette) au ventricule du même côté.
Les cuspides sont des plis en forme de feuille de l'endocarde (une membrane renforcée de tissu conjonctif fibreux). Les cuspides et les muscles papillaires des valves auriculo-ventriculaires sont liés par des structures, appelées cordes tendineuses, en forme de cordes fines.
Les valves semi-lunaires sont des structures en forme de poche. La valve pulmonaire, composée de deux feuillets, relie le ventricule droit à l'artère pulmonaire. La valve aortique, composée de trois feuillets, relie le ventricule gauche à l'aorte.
Une bande de tissu conjonctif fibreux (annulus fibrosus), qui sépare les oreillettes des ventricules, fournit des surfaces pour la fixation musculaire et l'insertion de la valve.
mur
La paroi du cœur se compose de quatre couches: endocarde (couche interne), myocarde (couche intermédiaire interne), épicarde (couche intermédiaire externe) et péricarde (couche externe).
L'endocarde est une fine couche de cellules similaire à l'endothélium des vaisseaux sanguins. Le myocarde contient les éléments contractiles du cœur.
Le myocarde est constitué de cellules musculaires. Chacune de ces cellules a des myofibrilles qui forment des unités contractiles appelées sarcomères. Chaque sarcomère a des filaments d'actine faisant saillie à partir de lignes opposées et sont organisés autour de filaments épais de myosine..
L'épicarde est une couche de cellules mésothéliales pénétrées par les vaisseaux coronaires menant au myocarde. Ces vaisseaux fournissent du sang artériel au cœur.
Le péricarde est une couche lâche de cellules épithéliales qui repose sur le tissu conjonctif. Il forme un sac membraneux dans lequel le cœur est suspendu. Il est attaché en dessous au diaphragme, sur les côtés de la plèvre et devant le sternum.
Histologie du système vasculaire
Les grands vaisseaux sanguins partagent une structure à trois couches, à savoir: tunica intima, tunica media et tunica adventitia.
La tunique intima, qui est la couche la plus interne, est une monocouche de cellules endothéliales recouvertes de tissu élastique. Cette couche contrôle la perméabilité vasculaire, la vasoconstriction, l'angiogenèse et régule la coagulation..
La tunique intima des veines des bras et des jambes a des valves qui empêchent le retour du sang, le dirigeant vers le cœur. Ces valves sont constituées d'endothélium et de petit tissu conjonctif.
La tunique média, qui est la couche intermédiaire, est séparée de l'intima par une nappe élastique interne, composée d'élastine. La tunique médiatique est composée de cellules musculaires lisses, intégrées dans une matrice extracellulaire, et de fibres élastiques. Dans les artères, la tunique moyenne est épaisse, tandis que dans les veines, elle est mince.
La tunique adventice, qui est la couche la plus externe, est la plus résistante des trois couches. Il est composé de collagène et de fibres élastiques. Cette couche est une barrière limitante, protégeant les vaisseaux de l'expansion. Dans les grandes artères et veines, l'adventice contient vasa vasorum, petits vaisseaux sanguins qui alimentent la paroi vasculaire en oxygène et en nutriments.
Physiologie cardiaque
Système de conduite
La contraction régulière du cœur est le résultat du rythme inhérent au muscle cardiaque. La contraction commence dans les oreillettes. Il suit la contraction des ventricules (systole auriculaire et ventriculaire). La relaxation des chambres auriculaires et ventriculaires (diastole) suit.
Un système de conduction cardiaque spécialisé est chargé de déclencher l'activité électrique et de la transmettre à toutes les parties du myocarde. Ce système comprend:
- Deux petites masses de tissu spécialisé, à savoir: le nœud sino-auriculaire (nœud SA) et le nœud auriculo-ventriculaire (nœud AV).
- Le faisceau de His avec ses branches et le système Purkinje, situé dans les ventricules.
Dans le cœur humain, le nœud SA est situé dans l'oreillette droite, à côté de la veine cave supérieure. Le nœud AV est situé dans la partie postérieure droite du septum interauriculaire.
Les contractions cardiaques rythmiques proviennent d'une impulsion électrique générée spontanément au niveau du nœud SA. La vitesse de génération des impulsions électriques est contrôlée par les cellules du stimulateur cardiaque de ce nœud..
L'impulsion générée dans le nœud SA passe par le nœud AV. Ensuite, il continue à travers le faisceau de His et ses branches vers le système Purkinje, dans le muscle ventriculaire.
Muscle cardiaque
Les cellules musculaires cardiaques sont reliées par des disques intercalés. Ces cellules sont reliées entre elles en série et en parallèle et forment ainsi des fibres musculaires..
Les membranes cellulaires des disques intercalés fusionnent les unes avec les autres, formant des jonctions communicantes perméables qui permettent la diffusion rapide des ions et donc du courant électrique. Comme toutes les cellules sont connectées électriquement, le muscle cardiaque est censé être fonctionnellement un syncytium électrique..
Le cœur est composé de deux syncytiques:
- Celui de l'atrium, constitué par les parois des oreillettes.
- Le ventriculaire, constitué des parois des ventricules.
Cette division du cœur permet aux oreillettes de se contracter peu de temps avant la contraction des ventricules, ce qui permet au cœur de pomper efficacement.
Potentiel d'action du muscle cardiaque
La distribution des ions à travers la membrane cellulaire produit une différence de potentiel électrique entre l'intérieur et l'extérieur de la cellule, qui est connue sous le nom de potentiel de membrane..
Le potentiel de membrane au repos d'une cellule cardiaque de mammifère est de -90 mV. Un stimulus produit un potentiel d'action, qui est une modification du potentiel membranaire. Ce potentiel se propage et est responsable du début de la contraction. Le potentiel d'action se produit en phases.
Dans la phase de dépolarisation, la cellule cardiaque est stimulée et les canaux sodium voltage-dépendants s'ouvrent et le sodium pénètre dans la cellule. Avant la fermeture des canaux, le potentiel de membrane atteint +20 mV.
Dans la phase de repolarisation initiale, les canaux sodiques se ferment, la cellule commence à se repolariser et les ions potassium sortent de la cellule par les canaux potassiques..
Dans la phase de plateau, l'ouverture des canaux calciques et la fermeture rapide des canaux potassiques ont lieu. La phase de repolarisation rapide, la fermeture des canaux calciques et l'ouverture lente des canaux potassiques ramènent la cellule à son potentiel de repos.
Réponse contractile
L'ouverture des canaux calciques voltage-dépendants dans les cellules musculaires est l'un des événements de dépolarisation qui permet à Ca+deux entrez dans le myocarde. La CA+deux est un effecteur qui couple la dépolarisation et la contraction cardiaque.
Après la dépolarisation des cellules, un afflux de Ca se produit+deux, qui déclenche la libération de Ca+deux supplémentaire, via des canaux sensibles au Ca+deux, dans le réticulum sarcoplasmique. Cela augmente la concentration de Ca cent fois.+deux.
La réponse contractile du muscle cardiaque commence après la dépolarisation. Lorsque les cellules musculaires se repolarisent, le réticulum saccoplasmique réabsorbe l'excès de Ca+deux. Concentration de Ca+deux retourne à son niveau initial, permettant au muscle de se détendre.
L'énoncé de la loi du cœur de Starling est que «l'énergie libérée pendant la contraction dépend de la longueur de la fibre initiale». Au repos, la longueur initiale des fibres est déterminée par le degré de remplissage diastolique du cœur. La pression qui se développe dans le ventricule est proportionnelle au volume du ventricule à la fin de la phase de remplissage.
Fonction cardiaque: cycle cardiaque et électrocardiogrammes
En fin de diastole, les valves mitrale et tricuspide sont ouvertes et les valves aortique et pulmonaire sont fermées. Tout au long de la diastole, le sang pénètre dans le cœur et remplit les oreillettes et les ventricules. Le taux de remplissage diminue à mesure que les ventricules se dilatent et que les valves AV se ferment..
La contraction des muscles auriculaires, ou systole auriculaire, réduit le foramin de la veine cave supérieure et inférieure et de la veine pulmonaire. Le sang a tendance à être retenu dans le cœur par l'inertie du mouvement du sang entrant.
La contraction ventriculaire, ou systole ventriculaire, commence et les valves AV se ferment. Pendant cette phase, le muscle ventriculaire se raccourcit peu et le myocarde presse le sang sur le ventricule. C'est ce qu'on appelle la pression isovolumique, elle dure jusqu'à ce que la pression dans les ventricules dépasse la pression dans l'aorte et l'artère pulmonaire et ses valves s'ouvrent..
La mesure des fluctuations du potentiel du cycle cardiaque se reflète dans l'électrocardiogramme: l'onde P est produite par la dépolarisation des oreillettes; le complexe QRS est dominé par la dépolarisation ventriculaire; l'onde T est la repolarisation des ventricules.
Fonctionnement du système circulatoire
Composants (modifier)
La circulation est divisée en systémique (ou périphérique) et pulmonaire. Les composants du système circulatoire sont les veines, les veinules, les artères, les artérioles et les capillaires..
Les veinules reçoivent le sang des capillaires et fusionnent progressivement avec les grosses veines. Les veines transportent le sang vers le cœur. La pression dans le système veineux est faible. Les parois des vaisseaux sont minces mais suffisamment musclées pour se contracter et se dilater. Cela leur permet d'être un réservoir de sang contrôlable..
Les artères ont pour fonction de transporter le sang sous haute pression vers les tissus. Pour cette raison, les artères ont de fortes parois vasculaires et le sang se déplace à grande vitesse..
Les artérioles sont de petites branches du système artériel, qui agissent comme des conduits de contrôle à travers lesquels le sang est transporté vers les capillaires. Les artérioles ont de fortes parois musculaires qui peuvent se contracter ou se dilater plusieurs fois. Cela permet aux artères de modifier le flux sanguin au besoin..
Les capillaires sont de petits vaisseaux dans les artérioles qui permettent l'échange de nutriments, d'électrolytes, d'hormones et d'autres substances entre le sang et le liquide interstitiel. Les parois capillaires sont minces et ont de nombreux pores perméables à l'eau et aux petites molécules.
Pression
Lorsque les ventricules se contractent, la pression interne du ventricule gauche augmente de zéro à 120 mm Hg. Cela provoque l'ouverture de la valve aortique et l'expulsion du flux sanguin dans l'aorte, qui est la première artère de la circulation systémique. La pression maximale pendant la systole s'appelle la pression systolique..
Ensuite, la valve aortique se ferme et le ventricule gauche se détend afin que le sang puisse entrer de l'oreillette gauche à travers la valve mitrale. La période de relaxation est appelée diastole. Pendant cette période, la pression chute à 80 mm Hg.
La différence entre la pression systolique et diastolique est donc de 40 mm Hg, appelée pression pulsée. L'arbre artériel complexe réduit la pression des pulsations, ce qui fait que, avec peu de pulsations, le flux sanguin est continu vers les tissus.
La contraction du ventricule droit, qui se produit simultanément avec celle de la gauche, pousse le sang à travers la valve pulmonaire et dans l'artère pulmonaire. Celui-ci est divisé en petites artères, artérioles et capillaires de la circulation pulmonaire. La pression pulmonaire est beaucoup plus basse (10-20 mm Hg) que la pression systémique.
Réponse circulatoire aux saignements
Les saignements peuvent être externes ou internes. Lorsqu'ils sont gros, ils nécessitent des soins médicaux immédiats. Une diminution significative du volume sanguin entraîne une baisse de la pression artérielle, qui est la force qui déplace le sang dans le système circulatoire pour fournir l'oxygène dont les tissus ont besoin pour rester en vie..
La baisse de la pression artérielle est perçue par les barorécepteurs, qui diminuent leur taux de décharge. Le centre cardiovasculaire du tronc cérébral situé à la base du cerveau détecte la diminution de l'activité des basorécepteurs, ce qui déclenche une série de mécanismes homéostatiques qui cherchent à restaurer une tension artérielle normale..
Le centre cardiovasculaire médullaire augmente la stimulation sympathique du nœud sino-auriculaire droit, ce qui: 1) augmente la force de contraction du muscle cardiaque, augmentant le volume de sang pompé à chaque impulsion; 2) augmente le nombre de battements par unité de temps. Les deux processus augmentent la pression artérielle.
Simultanément, le centre cardiovasculaire médullaire stimule la contraction (vasoconstriction) de certains vaisseaux sanguins, forçant une partie du sang qu'ils contiennent à se déplacer vers le reste du système circulatoire, y compris le cœur, augmentant la pression artérielle..
Réponse circulatoire à l'exercice
Pendant l'exercice, les tissus corporels augmentent leur besoin en oxygène. Par conséquent, lors d'un exercice aérobie extrême, le taux de pompage du sang dans le cœur devrait passer de 5 à 35 litres par minute. Le mécanisme le plus évident pour y parvenir est l'augmentation du nombre de battements cardiaques par unité de temps.
L'augmentation des pulsations s'accompagne de: 1) une vasodilatation artérielle dans la musculature; 2) vasoconstriction dans les systèmes digestif et rénal; 3) la vasoconstriction des veines, qui augmente le retour veineux vers le cœur et, par conséquent, la quantité de sang qu'il peut pomper. Ainsi, les muscles reçoivent plus de sang et donc plus d'oxygène
Le système nerveux, en particulier le centre cardiovasculaire médullaire, joue un rôle fondamental dans ces réponses à l'exercice par des stimulations sympathiques..
Embryologie
Au cours de la semaine 4 du développement embryonnaire humain, le système circulatoire et le sang commencent à se former en «îlots de sang» qui apparaissent dans la paroi mésodermique du sac vitellin. À ce moment-là, l'embryon commence à être trop gros pour que la distribution de l'oxygène se fasse uniquement par diffusion..
Le premier sang, constitué d'érythrocytes nucléés tels que ceux des reptiles, des amphibiens et des poissons, est dérivé de cellules appelées hémangioblastes, situées dans les «îlots de sang».
Au cours des semaines 6 à 8, la production sanguine, constituée de globules rouges typiques de mammifères sans noyau, commence à se déplacer vers le foie. Au sixième mois, les érythrocytes colonisent la moelle osseuse et leur production par le foie commence à diminuer, cessant au début de la période néonatale..
Les vaisseaux sanguins embryonnaires sont formés par trois mécanismes:
- Coalescence in situ (vasculogenèse).
- Migration des cellules précurseurs endothéliales (angioblastes) dans les organes.
- Développement à partir de vaisseaux existants (angiogenèse).
Le cœur provient du mésoderme et commence à battre à la quatrième semaine de gestation. Au cours du développement des régions cervicale et céphalique, les trois premiers arcades branchiales de l'embryon forment le système artériel carotide..
Maladies: liste partielle
Anévrisme. Élargissement d'un segment faible d'une artère causé par la pression artérielle.
Arythmie. Écart par rapport à la régularité normale du rythme cardiaque en raison d'un défaut de la conduction électrique du cœur.
L'athérosclérose. Maladie chronique causée par le dépôt (plaques) de lipides, de cholestérol ou de calcium sur l'endothélium des grosses artères.
Malformations congénitales. Anomalies génétiques ou environnementales du système circulatoire présentes à la naissance.
Dyslipidémies. Niveaux anormaux de lipoprotéines dans le sang. Les lipoprotéines transfèrent les lipides entre les organes.
Endocardite. Inflammation de l'endocarde causée par une infection bactérienne et parfois fongique.
Maladie cérébrovasculaire. Dommages soudains dus à une diminution du flux sanguin dans une partie du cerveau.
Maladie valvulaire. Régurgitation de la valve mitrale pour éviter une mauvaise circulation sanguine.
Échec cardiaque. Incapacité du cœur à se contracter et à se détendre efficacement, réduisant ses performances et compromettant la circulation.
Hypertension. Pression artérielle supérieure à 140/90 mm Hg. Produit l'athérogenèse en endommageant l'endothélium
Attaque cardiaque. Mort d'une partie du myocarde causée par une interruption du flux sanguin par un thrombus coincé dans une artère coronaire.
Varices et hémorroïdes. Une varicelle est une veine distendue par le sang. Les hémorroïdes sont des groupes de varices dans l'anus.
Les références
- Aaronson, P. I., Ward, J. P.T., Wiener, C. M., Schulman, S. P., Gill, J. S. 1999. Le système cardiovasculaire en un coup d'œil Blackwell, Oxford.
- Artman, M., Benson, D. W., Srivastava, D., Joel B. Steinberg, J. B., Nakazawa, M. 2005. Développement cardiovasculaire et malformations congénitales: mécanismes moléculaires et génétiques. Blackwell, Malden.
- Barrett, K. E., Brooks, H. L., Barman, S. M., Yuan, J. X.-J. 2019. Examen de la physiologie médicale par Ganong. McGraw-Hill, État de New York.
- Burggren, W. W., Keller, B. B. 1997. Développement des systèmes cardiovasculaires: molécules aux organismes. Cambridge, Cambridge.
- Dzau, V. J., Duke, J. B., Liew, C.-C. 2007. Génétique cardiovasculaire et génomique pour le cardiologue, Blackwell, Malden.
- Fermier, C. G. 1999. Evolution du système cardio-pulmonaire des vertébrés. Revue annuelle de physiologie, 61, 573-592.
- Gaze, D. C. 2012. Le système cardiovasculaire - physiologie, diagnostics et implications cliniques. InTech, Rijeka.
- Gittenberger-de Groot, A. C., Bartelings, M. M., Bogers, J. J. C., Boot, M. J., Poelmann, R. E. 2002. L'embryologie du tronc artériel commun. Progrès en cardiologie pédiatrique, 15, 1-8.
- Gregory K. Snyder, G. K., Sheafor, B. A. 1999. Les globules rouges: pièce maîtresse de l'évolution du système circulatoire des vertébrés. Zoologiste américain, 39 ans, 89-198.
- Hall, J. E. 2016. Manuel Guyton et Hall de physiologie médicale. Elsevier, Philadelphie.
- Hempleman, S. C., Warburton, S. J. 2013. Embryologie comparative du corps carotidien. Physiologie respiratoire et neurobiologie, 185, 3-8.
- Muñoz-Chápuli, R., Carmona, R., Guadix, JA, Macías, D., Pérez-Pomares, JM 2005. L'origine des cellules endothéliales: une approche evo-devo pour la transition invertébré / vertébré du système circulatoire . Évolution et développement, 7, 351-358.
- Rogers, K. 2011. Le système cardiovasculaire. Britannica Educational Publishing, New York.
- Safar, M. E., Frohlich, E. D. 2007. Athérosclérose, grosses artères et risque cardiovasculaire. Karger, Bâle.
- Saksena, F. B. 2008. Atlas couleur des signes locaux et systémiques de maladies cardiovasculaires. Blackwell, Malden.
- Schmidt-Rhaesa, A. 2007. L'évolution des systèmes d'organes. Oxford, Oxford.
- Taylor, R. B. 2005. Maladies cardiovasculaires de Taylor: un manuel. Springer, État de New York.
- Topol, E. J., et al. 2002. Manuel de médecine cardiovasculaire. Lippincott Williams & Wilkins, Philadelphie.
- Whittemore, S., Cooley, D. A. 2004. Le système circulatoire. Chelsea House, État de New York.
- Willerson, J. T., Cohn, J. N., Wellens, H. J. J., Holmes, D. R., Jr. 2007. Médecine cardiovasculaire. Springer, Londres.



Personne n'a encore commenté ce post.