
Caractéristiques de Streptococcus agalactiae, morphologie, pathologie
Streptococcus agalactiae, Aussi connu sous le nom de streptocoque bêta-hémolytique du groupe B, il s'agit d'une bactérie à Gram positif, principale cause de maladie pendant les périodes néonatale et périnatale. Il se trouve normalement sous forme de microbiote commun du tractus gastro-intestinal inférieur, mais à partir de là, il peut coloniser d'autres sites, pouvant être trouvé dans le tractus génital féminin et dans le pharynx..
Le pourcentage de femmes enceintes porteuses du Streptococcus agalactiae il est de 10% à 40% et le taux de transmission aux nouveau-nés est de 50%. Environ 1 à 2% des nouveau-nés colonisés tomberont malades à cause de cette bactérie.
Par 43trevenque [CC BY-SA 4.0 (https://creativecommons.org/licenses/by-sa/4.0)], de Wikimedia Commons
Chez les nouveau-nés, Streptococcus agalactiae il peut provoquer une septicémie, une méningite et des infections respiratoires, et chez la mère, il peut provoquer des infections puerpérales et des plaies, entre autres.
Ce micro-organisme se comporte également comme un agent pathogène animal. Elle a été la principale cause de mammite bovine, interrompant la production de lait de transformation, d'où son nom agalactiae, qui signifie sans lait..
Index des articles
- 1 Fonctionnalités
- 2 Taxonomie
- 3 Morphologie
- 4 Transmission
- 5 Pathogenèse
- 6 Pathologie et manifestations cliniques
- 6.1 Chez le nouveau-né
- 6.2 Chez la mère colonisée
- 6.3 Enfants plus âgés, femmes et hommes non enceintes
- 7 Prévention
- 8 Diagnostic
- 9 Traitement
- 10 Références
Caractéristiques
S. agalactiae elle se caractérise par être anaérobie facultative, elle pousse bien dans des milieux enrichis en sang à 36 ou 37 ° C pendant 24 heures d'incubation. Leur croissance est favorisée si elles sont incubées dans une atmosphère contenant 5 à 7% de dioxyde de carbone..
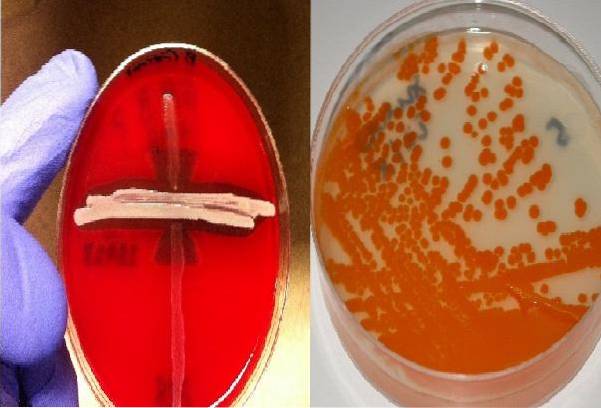
Dans la gélose au sang, ils induisent un halo d'hémolyse complète autour de la colonie (hémolyse bêta), grâce à la production d'hémolysines, bien que l'hémolyse produite ne soit pas aussi prononcée que celle des autres streptocoques.
Dans la gélose de New Granada, il a la capacité de produire un pigment orange pathognomonique de l'espèce.
D'autre part, S. agalactiae il est négatif pour la catalase et l'oxydase.
Taxonomie
Streptococcus agalactiae appartient au Domaine des Bactéries, Phylum Firmicutes, Classe Bacilli, Ordre Lactobacillales, Famille Streptococacées, Genre Streptococcus, Espèces Agalactiae.
PIl appartient au groupe B selon la classification de Lancefield.
Morphologie
Streptococcus agalactiae sont des cocci Gram positifs disposés en chaînes courtes et diplocoques.
Des colonies légèrement plus grandes peuvent être observées sur de la gélose au sang avec une bêta-hémolyse moins marquée que celle produite par le streptocoque du groupe A..
Ce microorganisme possède une capsule polysaccharidique de neuf types antigéniques (Ia, Ib, II, - VIII). Tous ont de l'acide sialique.
L'antigène du groupe B est présent dans la paroi cellulaire.
Transmission
La transmission de la bactérie de la mère à l'enfant se fait principalement verticalement. L'enfant peut être infecté soit dans l'utérus, lorsque les bactéries atteignent le liquide amniotique, ou lors du passage de l'enfant dans le canal génital.
Le risque de transmission de la mère à l'enfant est plus grand lorsqu'il existe des facteurs prédisposants. Parmi eux se trouvent:
- Naissance prématurée,
- Rupture de la membrane amniotique 18 heures ou plus avant l'accouchement,
- Manipulations obstétriques,
- Fièvre intrapartum,
- Travail prolongé,
- Bactériémie post-partum,
- Amnionite maternelle,
- Colonisation vaginale dense par S. agalactiae,
- Bactériurie due à ce micro-organisme
- Antécédents d'accouchements antérieurs avec infection précoce.
Bien que l'on ait également vu qu'il peut être colonisé par exposition nosocomiale après la naissance.
Pathogénèse
Le mécanisme de virulence exercé par cette bactérie vise à affaiblir les systèmes de défense du patient pour envahir les tissus. Parmi les facteurs de virulence se trouve la capsule riche en acide sialique et en bêta-hémolysine..
Cependant, une variété de protéines de surface et de matrice extracellulaire qui sont capables de se lier à la fibronectine ont également été identifiées..
En plus de cela, l'acide sialique se lie au facteur sérique H, ce qui accélère l'élimination du composé C3b du complément avant qu'il ne puisse opsoniser les bactéries..
Bien entendu, cela rend inefficace la ligne de défense de l'immunité innée par phagocytose médiée par la voie alternative du complément..
Par conséquent, la seule option de défense possible est l'activation du complément par la voie classique, mais cela présente l'inconvénient de nécessiter la présence d'anticorps spécifiques de type..
Mais pour que le nouveau-né possède cet anticorps, il doit être fourni par la mère à travers le placenta. Sinon, le nouveau-né n'est pas protégé contre ce micro-organisme.
En plus de cela, S. agalactiae produit une peptidase qui rend le C5a inutile, ce qui entraîne une très mauvaise chimiotaxie des leucocytes polymorphonucléaires (PMN).
Ceci explique pourquoi les infections néonatales graves présentent une faible présence de PMN (neutropénie).
Pathologie et manifestations cliniques
Chez le nouveau-né
En général, les signes d'infection chez le nouveau-né sont évidents à la naissance (12 à 20 heures après l'accouchement jusqu'aux 5 premiers jours) (début précoce).
Des signes non spécifiques tels qu'irritabilité, manque d'appétit, problèmes respiratoires, jaunisse, hypotension, fièvre ou parfois hypothermie commencent à être observés.
Ces signes évoluent et le diagnostic ultérieur peut être une septicémie, une méningite, une pneumonie ou un choc septique, avec un taux de mortalité chez les nourrissons à terme de 2 à 8%, augmentant considérablement chez les prématurés..
Dans d'autres cas, une apparition tardive peut être observée dès le 7e jour de la naissance jusqu'à 1 à 3 mois plus tard, présentant une méningite et des infections focales des os et des articulations, avec un taux de mortalité de 10 à 15%.
Les cas de méningite d'apparition tardive peuvent laisser des séquelles neurologiques permanentes dans environ 50% des cas..
Chez la mère colonisée
Du point de vue de la mère, elle peut présenter une chorioamnionite et une bactériémie au cours du péripartum.
Vous pouvez également développer une endométrite post-partum, une bactériémie post-césarienne et une bactériurie asymptomatique pendant et après l'accouchement..
D'autres affectations par cette bactérie chez l'adulte peuvent être la méningite, la pneumonie, l'endocardite, la fasciite, les abcès intra-abdominaux et les infections cutanées..
Cependant, la maladie chez les adultes, même lorsqu'elle est grave, n'est généralement pas mortelle, alors qu'elle l'est chez le nouveau-né, avec un taux de mortalité allant jusqu'à 10% - 15%.
Enfants plus âgés, femmes non enceintes et hommes
Ce micro-organisme peut également affecter les enfants plus âgés, les femmes non enceintes et même les hommes..
Ce sont généralement des patients affaiblis, où S. agalactiae peut provoquer une pneumonie avec empyème et épanchement pleural, arthrite septique, ostéomyélite, infections des voies urinaires, cystite, pyélonéphrite et infections des tissus mous allant de la cellulite à la fasciite nécrosante.
D'autres complications rares peuvent être la conjonctivite, la kératite et l'endophtalmie..
La prévention
Le fœtus peut naturellement être protégé pendant la période périnatale. Cela est possible si la mère a des anticorps IgG contre l'antigène capsulaire spécifique du Streptococcus agalactiae dont il est colonisé.
Les anticorps de type IgG sont capables de traverser le placenta et c'est ainsi qu'ils le protègent.
Si, au contraire, les anticorps IgG présents chez la mère sont dirigés contre un autre antigène capsulaire différent du type de S. agalactiae colonisateurs à l'époque, ceux-ci ne protégeront pas le nouveau-né.
Heureusement, il n'existe que neuf sérotypes et le plus fréquent est le type III..
Cependant, les obstétriciens préviennent généralement les maladies néonatales en administrant de l'ampicilline intraveineuse à la mère de manière prophylactique pendant le travail..
Cela devrait être fait chaque fois que la mère a une culture d'échantillons vaginaux positifs pour S. agalactiae au troisième trimestre de la gestation (35 à 37 semaines).
Cependant, cette mesure ne préviendra la maladie précoce chez le nouveau-né que dans 70% des cas, avec une faible protection contre la maladie à début tardif, car celles-ci sont principalement causées par des facteurs externes après la naissance..
Dans le cas où la mère est allergique à la pénicilline, la céfazoline, la clindamycine ou la vancomycine peuvent être utilisées..
Diagnostic
Pour le diagnostic, l'isolement du micro-organisme à partir d'échantillons tels que le sang, le LCR, les expectorations, les pertes vaginales, l'urine, entre autres, est idéal..
Il pousse sur de la gélose au sang et de la gélose à la grenade. Dans les deux cas, il a des caractéristiques spécifiques; dans la première, des colonies bêta-hémolytiques sont observées et dans la seconde, des colonies de saumon orange.
Malheureusement, 5% des isolats ne présentent pas d'hémolyse ou de pigment, ils ne seraient donc pas détectés avec ces moyens.
Détection des antigènes capsulaires de S. agalactiae dans le LCR, le sérum, l'urine et les cultures pures, il est possible par la méthode d'agglutination au latex, en utilisant des antisérums spécifiques.
De même, le test de détection du facteur CAMP est très courant pour identifier l'espèce. C'est une protéine extracellulaire qui agit en synergie avec la ß-lysine de Staphylococcus aureus lorsqu'il est semé perpendiculairement à S. agalactiae, créant une plus grande zone d'hémolyse en forme de flèche.
D'autres tests diagnostiques importants sont le test d'hippurate et d'arginine. Les deux tests positifs.
Traitement
Il est efficacement traité avec de la pénicilline ou de l'ampicilline. Parfois, il est généralement associé à un aminoside car son administration conjointe a un effet synergique, en plus d'augmenter le spectre d'action en cas d'infections associées à d'autres bactéries..
Les références
- Contributeurs Wikipedia. Streptococcus agalactiae. Wikipedia, l'encyclopédie libre. 24 août 2018, 15:43 UTC. Disponible sur: en.wikipedia.org/ Consulté le 4 septembre 2018.
- Ryan KJ, Ray C. Sherris. Microbiologie Medical, 6e édition McGraw-Hill, New York, États-Unis; 2010. p 688-693
- Montes M, García J. Genus Streptococcus: une revue pratique pour le laboratoire de microbiologie Enferm Infecc Microbiol Clin 2007; 25 Suppl 3: 14-20
- Koneman, E, Allen, S, Janda, W, Schreckenberger, P, Winn, W. (2004). Diagnostic microbiologique. (5e éd.). Argentine, Éditorial Panamericana S.A.
- Morven E, Baker C. Streptococcus agalactiae (Streptococcus du groupe B) Mandell, Douglas et Bennett's Principles and Practice of Infectious Diseases (huitième édition) 2015; 2 (1): 2340-2348
- Upton A. Une patiente enceinte avec une grossesse antérieure compliquée par une maladie streptococcique du groupe B chez le nourrisson. Syndromes par système corporel: PRATIQUE Infections obstétriques et gynécologiques. Maladies infectieuses (Quatrième édition) 2017; 1 (1): 520-522



Personne n'a encore commenté ce post.